胸が痛いといった症状がある場合や健康診断や術前検査などいろいろな場面で行われる心電図検査。
痛みはないしすぐとれるのでよくやられる検査のひとつだと思います。
心電図の機械は自動解析がついており、心電図をとるためのクリップや胸の電極の位置さえ間違えなければ解析結果も自動ででてきます。
便利ですがその結果をちゃんとみていますか?
機械の判定で微妙な波形で合ったり、ノイズや筋電図が入っていると読み間違えることも多々あります。
とはいえなかなかというひとも多いかもしれません。
心電図は簡単に波形が取れる検査とはいえ心臓の検査の一つ。
判断を誤ると場合によっては命にかかわります。
特にST変化は虚血を表す部分。
心筋梗塞のときにも変化がでますし、緊急性の有無の指標の一つとしてこのST変化は重要なポイントです。
今回はこのST変化についてみていきます。
⇩心電図の症例が多く載っており、図解でわかりやすく説明されています⇩
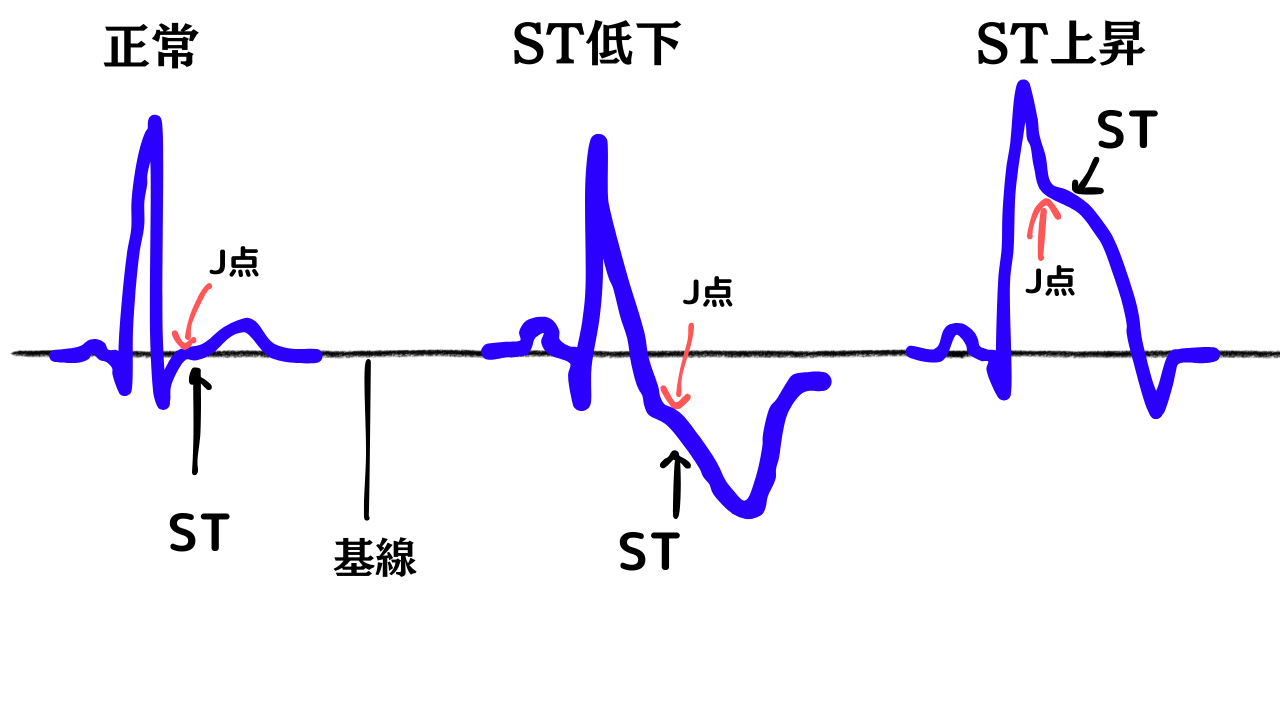
STってなにを表している?
STは心電図のS波の終わりからT波の始まりのところまでをいいます。
では心電図ST部分はなにを表しているでしょうか?
ずばり心室の興奮から興奮終了までを表しています。
STは通常基線と同程度の高さにあります。
それより上がれば『ST上昇』下がれば『ST低下』といいます。
所見や疑われる疾患
ではこのST上昇やST低下がみられるのはどんな場合でしょうか?
それぞれわけてみていきます。
手書きの為絵が下手なのはご容赦ください・・。
ST上昇
ST上昇とは
急性冠症候群ガイドラインでは『ST 上昇は,虚血責任冠動脈の完全閉塞による貫壁性虚血を示唆し,再灌流療法の適用を決定する重要な所見である』となっています。
疑われる疾患
ST上昇で一番に重要な鑑別疾患は急性心筋梗塞や一部の狭心症などです。
それ以外にも、心膜炎や心筋炎などの炎症や左室肥大などにもみられます。
無症状のST上昇の場合の多くは病的なものではないとされています。
急性心筋梗塞、異型狭心症、たこつぼ型心筋症、ブルガダ症候群、WPW症候群、急性心膜炎、心室瘤、左室肥大、左脚ブロック、早期再分極、低体温・・
また緊急度別にみていくと・・
| 緊急度 | 疾患名 |
| 高 | 急性心筋梗塞、肺血栓塞栓、劇症型心筋炎、たこつぼ症候群 |
| 中 | 冠攣縮性狭心症(治療抵抗性では緊急度高となる)、急性心膜炎 |
| 緊急治療を要せず | 左室肥大、左脚ブロック |
心電図所見
定義としてはQRSが終わるところのJ点と基線を比べたときにJ点の方が1mm以上にあった場合『ST上昇』といいます。
また、急性冠症候群ガイドラインにて、隣接した2つ以上の誘導(V2とV3など)でST上昇がみられた場合、以下の表の通りであれば急性心筋梗塞の心電図所見とすると定義している。
| 誘導 | 性別 | 年齢 | 高さ |
| V2-3誘導 | 男性 | 40歳以上 | 2.0mm以上のST上昇 |
| V2-3誘導 | 男性 | 40歳未満 | 2.5mm以上のST上昇 |
| V2-3誘導 | 女性 | 年齢問わず | 1.5mm以上のST上昇 |
| V2-3誘導以外 | 男女問わず | 年齢問わず | 1.0mm以上のST上昇 |
*左室肥大や左脚ブロックがない場合の定義となります。
(急性冠症候群ガイドラインST上昇の診断基準を参考に作成)
上記が使えない左脚ブロックがみられる場合としてSgarbossaさんが以下の場合(特に上向き QRS を示す誘導で 1.0 mm 以上の ST 上昇)にST上昇を伴う心筋梗塞(STEMI)の可能性が高いと報告しました。(ただし診断能はそこまで高くないようで、 ST-T 変化が顕著な例に限られるよう)
・下向き QRS で V1-3 誘導の 1.0 mm 以上の ST 低下
・下向き QRS を示す誘導で 5.0 mm 以上の ST 上昇
またST上昇は早期再分極など健常人にもみられ、特に若年男性の9割には1mm以上のST上昇がV1-V4誘導のうち1つ以上の誘導でみられ、特にV2誘導で最もよく認められます。
ST低下
ST低下とは
急性冠症候群ガイドラインでは『ST低下(下降)は心内膜下虚血を反映する重要な心電図所見である』となっています。
一般的には虚血の責任血管にかかわらず V4-6 誘導が中心であることから、虚血責任血管の診断は難しいですが、ST 低下は
・その誘導数が多いほど
・下降が遷延するほど
より高度な心筋虚血を反映していて、予後は不良です。
疑われる疾患
ST低下はいろいろな病態でみられるため、なかなかこれだけでの疾患の特定は難しいです。臨床所見や他の検査と組み合わせて判断する必要があります。
心筋虚血、心室肥大、心筋症、心筋炎などの心室筋の障害、低K血症、ジギタリス効果、脳血管障害・・
原因が良くわからない非特異的ST-T異常もあります。
ST低下やT波の陰性化などがありますが、検査をしても主だった原因が見つからないものです。
心電図所見
定義としてはQRSが終わるところのJ点と基線を比べたときにJ点の方が1mm以上低下した場合『ST低下』といいます。
ST低下には上行型、盆状型、水平型、下行型など種類があります。
形によって考えられる原因が異なってきますので以下表にまとめます。

| 種類 | 考えられる変化の原因 |
| 上行型(非接合部型) | 非特異的 |
| 盆状型 | ジギタリス変化など薬物副作用 |
| 水平型 | 虚血性変化 |
| 下行型 | 虚血性変化 |
⇩基本から臨床までQ&A形式で載っています。絵も多く見やすいです⇩
ST変化はなぜ起こるのか
ST変化はどうして起こるのか。実ははっきりしたことはまだ解明されていませんが、考えられているものの一つを紹介します。それは・・
ST低下:冠動脈が狭くなっていて部分的に虚血になっている状態
変化の機序
まず心臓には心筋がありその内側に心内膜、外側に心外膜があります。
そして冠動脈は心外膜の方を走っています。
このため冠動脈が狭くなっていて血流が少なくなると遠い方の心内膜側から虚血になっていきます。
心筋のなかでも内側から血液が足りなくなり、外側がなんとか血液が送れているという状態になります。
続いて電位の話になります。
一言で言ってしまうと電位はナトリウム、カリウム、カルシウムの電解質が移動することで起こります。
正常だとこの電解質の移動がうまくいって電位は低い状態(-)で保たれます。
しかし虚血になってしまうとこの移動に必要な機能がおかしくなり虚血しているところだけ電位が高く(+)なります。
ST上昇の場合
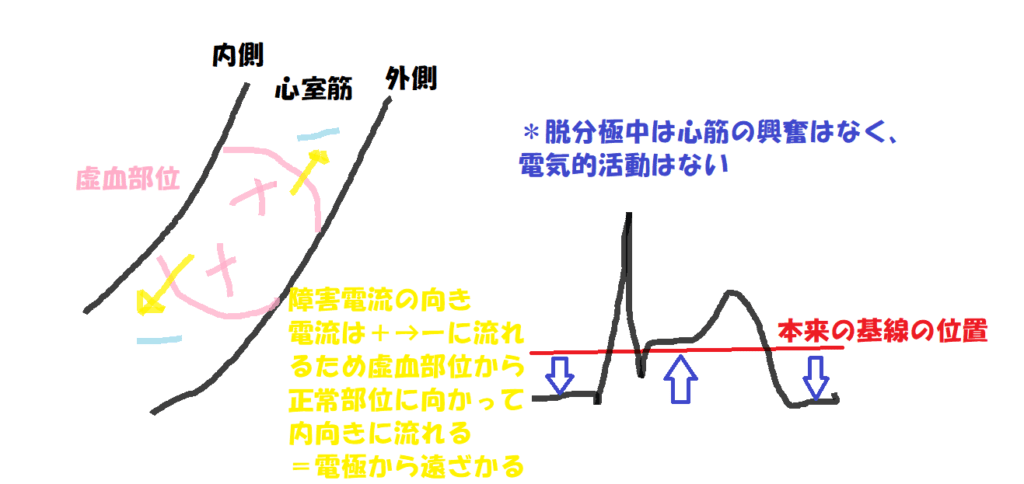
ST上昇=完全に虚血を起こした場合その部分は心内膜側も心外膜側も(+)の状態になります。正常の部分は(-)なので虚血部から正常部に電流が流れていく形になります。つまり虚血部から正常部に向かって逃げているよう電流が流れているように見えます。
こうなると基線が通常より低い位置からスタートします。
脱分極をしている時は心臓の興奮はなく電気的な動きもないため通常と同じくらいの位置まで上がります。
基線が通常より低いため通常よりSTが高く見えます。
ST低下の場合
心筋の中で一部だけ虚血が起こると内側は虚血で電位が高い(+)状態で外側は正常部分で電位が低い(-)となります。
こうなると電位が高い方から低い方へ電流が流れ出して来ます。
内側から外側に向かって電流が流れるので基線から本来あるべきところより+側(うえ)に上がります。
しかし脱分極しているときは心臓の興奮はなく電気的な動きはないため通常の基線位置に下がります。
つまり元の基線が上がりST部分はそのままなのでSTが低下しているように見えます。

ST以外の全体が上がる…??
基線は心臓が興奮していないときの安静状態を表します。
このときイオンの動きを見るとKが細胞外へでています。+のイオンが出ているので細胞内は低く保たれています。
虚血が起こるとイオン交換のポンプに障害が起きます。
これによって細胞内外のKの濃度差が少なくなりKが移動しなくなる=+のイオンであるKが細胞内に増加=静止膜電位が増加となります。
静止膜電位は基準である電位であるためこれが上がれば基線も上がります。
⇩最近注目されている心電図検定の公式問題集です。筆者も2級を取得していますが、心電図の読み方などかなり勉強になります⇩
まとめ
今回はST変化にスポットを当てました。
いかがでしたか?
臨床ではST変化の機序について知らなくても仕事をこなすことはできるかと思います。
しかし少し覚えておくと心電図をみたときにすぐ医師を呼ばなければならないものかどうか判断がしやすいと思います。
また国家試験などで出題される問題で、ST低下ー狭心症、ST上昇ー心筋梗塞など心電図変化と疾患の組み合わせ問題などを考えるときにただ組み合わせだけで覚えるのではなく、理論的なことがわかっていると記憶に定着しやすいかもしれません。
ST変化は心電図変化でとても重要なところです。
見逃さないようにしましょう。
ここまでお読みいただきありがとうございました。




コメント