頸動脈エコーは腹部エコーの次くらいに多くやられている検査ではないかと思います。
頸動脈エコーは動脈硬化の検査であり、脳につながる血管ということもあり、とても大切なところです。
腹部エコーより範囲が短いものの最初に始めようという場合には解剖や所見についてもどう判定するのかなど悩むところがあるかとも思います。
そこで本記事はどうやって検査をするのか、どうやって判定するのかガイドラインを基に実際の検査技師が行っているやり方やポイントを、評価の一例を書いていきます。
解剖
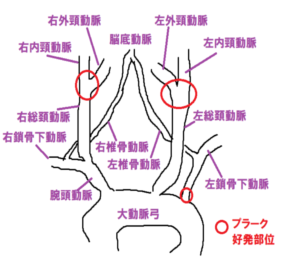
頸動脈は図のような解剖となっています。
右は大動脈弓から腕頭動脈に分岐し、更に総頸動脈と鎖骨下動脈に分岐します。左は大動脈弓から直接総頚動脈に分岐します。左右で分岐の仕方が異なります。総頸動脈以降の分岐は同様で、頭側に総頸動脈を追っていくと少し膨らんだようになり、内頸動脈と外頸動脈に分岐します。内頸動脈は、鎖骨下動脈から分岐する椎骨動脈と同じで、脳にいく血管です。外頸動脈は頭蓋骨の外側にいく血管で、筋肉や頭皮などに血液を送ります。その為臨床的には内頸動脈や椎骨動脈に詰りがないか、逆流がないかが重要です。
検査の実際
検査手順
準備
患者さんには仰向けで寝てもらいましょう。まくらはなしです。ベッドにゼリーが付かないようににタオルを敷きます。まくらが欲しいと訴えがあった場合は首の下に丸めたタオルをいれると患者さんが楽です。また場合によっては首が伸びて検査しやすいこともあります。首もとにもタオルをやり服にゼリーが付かないようにしましょう。

洋服にゼリーがつくとクレームの原因にもなります。しっかり配慮していきましょう!
検査概要
まずは右側からまっすぐ上向きで首の真ん中あたりからプローブを当て、鎖骨に向かって血管を追っていきます。この時は短軸で観察します。総頚動脈を、腕頭動脈分岐分岐を目指して、見えなくなるところまで観察します。その後左斜め上(30°くらい)を向いてもらい首の真ん中からプローブを当て頭側に向かって短軸にて観察。総頸動脈から分岐部、内頸動脈、外頸動脈と見えなくなるところまで観察します。
この観察で全体をおおまかに観察をし、血管の走行やプラーク(等輝度~高輝度)の有無などをみます。
続いて計測も含めて詳細に観察していきます。
- 総頸動脈を長軸にとりIMTを計測します。分岐部移行の手前、10mm中枢寄り、更に10mm中枢寄りのそれぞれのfarwall計3ヵ所を計測しmeanIMTをだします。
- カラードプラを載せた上にパルスを載せ流速を測ります。内頸動脈や外頸動脈に狭窄があった際流速比をだすことでその重症度判定の材料となりますが、この流速比の分母がこの総頸動脈の流速になります。
- 分岐部、内頸動脈、外頸動脈とBモード、カラードプラの両方で観察します。内頸動脈の流速を計ります。外頸動脈は脳にいく血管とは繋がっていないので臨床上そこまで重要視されません。しかし1ヵ所でもプラークが出来ていると他のところでも動脈硬化が進んでいるところがあるため指摘することは大切だと思います。
- 椎骨動脈を描出しカラードプラを載せて逆流がないかを見ます。ここで逆流がある=盗血現象があるということは詰りがあるということになります。脳に繋がる血管でもあるのでしっかりみていきましょう。
- 最後に短軸でカラードプラを載せ最終確認をしていきます。このときに甲状腺など他の部位も異常がないかみます。

検査時間としては両側で10分前後です。
また甲状腺に関しては別に記事があるのでこちらもぜひ参考にしてください。
甲状腺に所見を認めたら・・?これって精査が必要?甲状腺エコーの基本・疾患と見るべきポイント
検査画像
では今度は実際の画像を見ながら僕が実際行っている手順を具体的に見ていきましょう。
総頚動脈、腕頭動脈、鎖骨下動脈の分岐部

プローブが斜めに入るため過大評価しやすく参考値となります。
描出難の場合も多いですがここまで描出できれば中枢側(心臓側)はきちんと追えているということになります。
腕頭動脈のプラークは右肩にしびれがあるなど腕に症状があるときはプラークが原因であることがあり治療されることもありますがそれ以外は臨床的意義も低く経過観察の場合が多いです。
総頚動脈~分岐部

Far wall(プローブから遠い遠位側)のIMTを3か所測ります。①分岐部の起始部②中枢側に1cm先③更に1cm先で測定します。また該当場所以外で壁の肥厚がみられる場合はその部分を含めて計測します。プラークは含めません。(測定法は僕が行っているもので一例となります)
※IMTの計測時はfarwallの内膜(高エコーの線)が長くしっかり描出しましょう。
総頚動脈
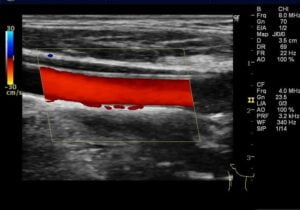
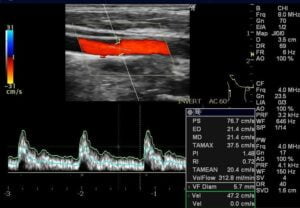
低輝度プラークの有無確認。流速測定。
基準範囲:収縮期最大40~100cm/s
正常では若年者ほど速いです。
左右差は正常でもあるが1.3倍以上ある場合は注意が必要。
内頚動脈

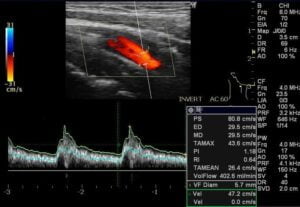
低輝度プラークの有無確認。なるべく末梢側を長くだしましょう
流速測定
基準範囲:40~80cm/s
総頸動脈と同様に正常では若年者ほど速いです。左右差は正常でもあるが1.3倍以上ある場合は注意が必要です。
外頸動脈
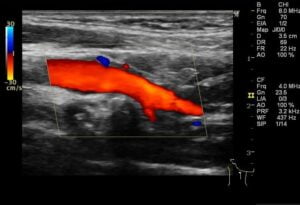
低輝度プラークの有無確認。
内頸動脈と同様なるべく末梢側を長く描出しましょう。外頸動脈は脳と繋がる血管ではなく狭窄部位があったとしても臨床的意義は低いため描出しなくても良いとしている施設もあります。僕も描出しにくい場合はそこまで時間をかけず省くこともあります。流速は測っていません。
椎骨動脈
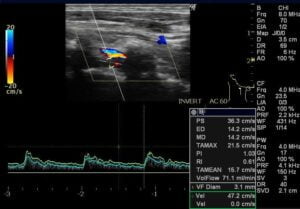
血流の流れが逆流していないか(盗血現象)がないか確認します。またRI値は1.0以上の場合狭窄を疑います。
流速測定
基準範囲:40~70cm/s

検査時ポイント
IMT計測時は血管をプローブと垂直にうつるようにします。頚静脈を音響窓にするとアーチファクトが少なくきれいに描出しやすいです。
カラードプラやパルスドプラをするときは血管に角度をつけましょう。
内頚動脈と外頸動脈の判別
| 内頚動脈 | 外頸動脈 | |
| 走行 | 外側後方 | 内側前方 |
| 太さ | 太い | 細い |
| 分枝血管 | なし | あり |
| 波形 |
外頸動脈より早い。 |
内頚動脈より遅い。 圧迫で波形が変化する 切れ込みがある 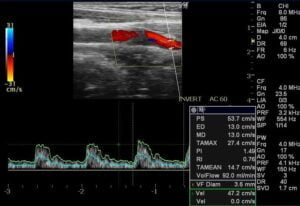 |
プローブの当てる位置と写り方の違い
| プローブ位置 | 前 | 後ろ |
| 血管の位置 | 浅め | 前より深め |
| アーチファクト | 浅いためでやすい | 前より出にくい。頸静脈を頸動脈の前側に描出されるようにするとさらに良い。 |
| 観察しやすい場所 | 腕頭動脈分岐部~総頚動脈~分岐部 | 分岐部~内頸動脈、外頸動脈 |
| メリット | 側面、後ろより角度がつけやすい | 前よりまっすぐに描出されやすい |
プローブ前 プローブ後


評価
IMT評価
IMTを測定するときは十分にズームをして行いましょう。0.1mmの評価を行うので少しのズレで変わってきてしまいます。1.1mm以上を肥厚ととり動脈硬化症とします。壁が凸凹していないか、肥厚しているならばそれがびまん性なのか、一部なのか、そんなところも観察しレポートに記載しましょう。びまん性に壁が肥厚していると高安動脈炎を強く考えます。
プラーク評価
プラークとは
LDLコレステロールが血中に増えすぎると血管の壁にLDLコレステロールが入り込みます。壁に入り込むと酸化され毒性を表します。異物を取り除こうとマクロファージが動き、酸化LDLを取り込んで、やがて取り込みきれなくなり死んでしまいます。この結果、内膜に、LDLコレステロールやマクロファージの死骸などが、お粥のような柔らかい沈着物となってたまっていき、どんどん厚くなっていきます。 このようにしてできた血管のコブをプラーク(粥腫)と言い、プラークができた状態を粥状(アテローム)動脈硬化といいます。
定義:1.1 mm以上の限局した隆起性病変血管長軸または短軸断面で隆起と認知できる血管腔へのIMCの突出像
欧米での検討を基に血管腔側の隆起の有無に関係なく、最大厚1.5mmを超えるものを評価することがガイドラインに示されています。
そして可動性プラーク、急速進行・形状変化を示すプラーク、低輝度プラーク、線維被膜の薄いプラーク、潰瘍病変などは注意すべきプラークであり観察次第速やかに報告することが必要です。
評価
- 1.1mm以上の壁肥厚があった場合は動脈硬化症とします。
- 臨床的意義から考慮し、性状を評価する対象は最大厚が1.5mmを超えるプラークとする。
- 評価は部位、サイズ、表面の形態、内部の性状、可動性などで行う
- 可動性プラーク、低輝度プラーク、潰瘍形成を認めるプラークには注意が必要。
サイズ
見た目で狭窄が半分以上ある場合はプラーク径に加えて狭窄率の測定を行います。狭窄率は長軸断面径の狭窄率(NASCET法、ECST法)と短軸断面の面積狭窄率(Area法)で評価します。ただし分岐部等でArea法が測定困難な場合は評価できる方法で行います。
形態
不整:表面に不規則な凹凸があるが、潰瘍形成がない。
潰瘍:明らかな陥没形成がある→必ずカラードプラでの確認もしましょう。二つのプラークが連続して存在する場合もあるので注意します。
輝度分類と均質性(高輝度プラークはASを持つ石灰化例)
狭窄
血管短軸断面で面積狭窄率50%以上では狭窄部収縮期最大血流速度(PSV)を求める。
狭窄部が広範囲におよぶ砂時計型狭窄病変や、ステント挿入後、CEAの術後、石灰化などによる狭窄病変はPSVが過大評価されることがあるため注意する。
PSV:125or130cm/s以上あるいはPSVICA/PSVCCAが2以上→中等度狭窄疑い
PSV:200or230 cm/s以上あるいはPSV ICA / PSV CCAが4以上→高度狭窄疑い
重症度(参考)
狭窄率は概ね、高度≧70%、中程度69-50%、軽度<50%を目安としています。
盗血現象
椎骨動脈は鎖骨下動脈と最初に分岐する血管でここに狭窄が起こると椎骨動脈が逆流をします。
左右2本の椎骨動脈が、脳に入ると合流して1本の脳底動脈となります。その為つまっていない側の椎骨動脈を流れてきた血液は、この合流点から血流が途絶えた側の椎骨動脈と鎖骨下動脈に向かって逆流するようになります。つまり、本来、脳へ供給されるべき血液が、血液が流れてこない側の腕のほうへ盗まれてしまうため盗血(とうけつ)現象といわれます。
脳に血液がいかなくなるのでめまいやろれつがまわらないなどの症状がでることがあります。
盗血現象が初めてみつかった症例では精査を勧めたほうが良いと思います。
さいごに
今回は超音波検査医学会から出ている頸動脈ガイドラインを基に僕自身が行っている検査手順やポイント、評価方法について書きました。
動脈硬化は状態がひどくなっても痛みなどはなく気づきにくい上に突然死の原因ともなりえます。その中で特に頸動脈は非侵襲性に検査可能な部位であり、脳の血管と繋がっている為重要な場所と言えます。血栓があり脳に飛んでしまったら脳梗塞になってしまいます。高脂血症がある人や喫煙者などリスクがある人に対しては定期的な検査をするべきだと思います。
検査者も特に低エコープラークなどは見逃しやすいですがカラードプラ等を駆使して見逃しのないように検査していきましょう。
最後までご覧いただきありがとうございました。
最後におすすめの本をご紹介します。写真が多く初心者の方にもわかりやすいと思います。下肢エコーなどについても書いてあります。
参考のガイドラインは検査医学会より無料でダウンロードできますのでご覧ください。
ではまた。
![[商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。] [商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。]](https://hbb.afl.rakuten.co.jp/hgb/24300c93.f89234bb.24300c94.3f99568e/?me_id=1213310&item_id=17148118&pc=https%3A%2F%2Fthumbnail.image.rakuten.co.jp%2F%400_mall%2Fbook%2Fcabinet%2F9932%2F9784787819932.jpg%3F_ex%3D240x240&s=240x240&t=picttext)



コメント